Зміст розділу: 1. Вікова макулярна дегенерація 1.7 Лікування вікової макулярної дегенерації
|

2. Лікування діабетичної ретинопатії |
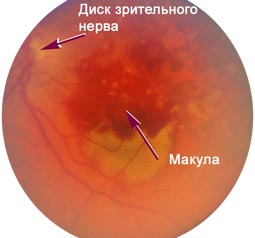
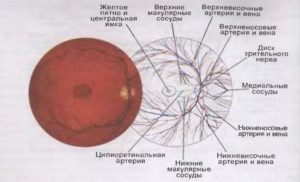
Вікова макулярна дегенерація (ВМД) – це патологія, яка розвивається внаслідок дистрофічних процесів в сітчастій оболонці ока. Дана область безпосередньо пов’язана з головним мозком (є периферичним аналізатором). За допомогою сітківки формується сприйняття інформації та перетворення її в зорові образи. На поверхні периферичного аналізатора є зона, яка містить безліч рецепторів – паличок і колбочок. Вона називається макули (жовта пляма). Рецептори, з яких складається центр сітківки, забезпечують кольоровий зір у людини. Крім того, саме в макулі відбувається фокусування світла. Завдяки цій функції, зір людини відрізняється чіткістю і ясністю. Вікова макулярна дегенерація сітківки призводить до дистрофії тканини жовтої плями. Змінам піддається не тільки пігментний шар, але і судини, що живлять цю область. Незважаючи на те, що захворювання називається «вікова макулярна дегенерація», воно може розвинутися не тільки у літніх людей. Найчастіше перші симптоми патологічних змін в оці починають відчуватися до 55 років. До літнього і старечого віку хвороба прогресує до такого ступеня, що людина може повністю втратити здатність бачити.
 Вікова макулярна дегенерація сітківки відноситься до поширених недуг. Часто ця патологія стає причиною втрати працездатності та інвалідності. Вона широко поширена в Америці, Азії та Європі. На жаль, захворювання часто діагностується на пізніх етапах. У цих випадках доводиться вдаватися до хірургічного лікування. Однак при своєчасному терапевтичному лікуванні, а також виконанні профілактичних заходів є можливість уникнути оперативного втручання і ускладнень патології (сліпоти).
Вікова макулярна дегенерація сітківки відноситься до поширених недуг. Часто ця патологія стає причиною втрати працездатності та інвалідності. Вона широко поширена в Америці, Азії та Європі. На жаль, захворювання часто діагностується на пізніх етапах. У цих випадках доводиться вдаватися до хірургічного лікування. Однак при своєчасному терапевтичному лікуванні, а також виконанні профілактичних заходів є можливість уникнути оперативного втручання і ускладнень патології (сліпоти).
Причини розвитку вікової макулярної дегенерації
Як і всі дегенеративні процеси, дане захворювання має тенденцію до повільного і прогресуючого перебігу. Причини дистрофічних змін в жовтій плямі сітківки можуть бути різними. Основним з них вважається інволюція тканин ока. Проте у одних людей дистрофічні зміни виникають швидше, а у інших — повільніше. Тому існує думка, що вікова макулярна дегенерація передається у спадок (генетично), а також переважає в осіб європейської національності. До інших чинників ризику слід віднести: куріння, артеріальну гіпертензію, часте перебування на сонці. Виходячи з цього можна виділити причини макулярної дегенерації. До них відносяться:
- Судинні ураження. Одним з факторів ризику вважається атеросклероз дрібних артерій. Порушення доставки кисню до тканин ока є одним з головних механізмів розвитку дегенерації.
- Надлишкова маса тіла.
- Нестача вітамінів і деяких мікроелементів. Серед речовин, необхідних для підтримки тканин сітківки, можна виділити: лютеїн і зеаксантин.
- Наявність великої кількості «вільних радикалів». Вони підвищують ризик розвитку дегенерації органів в кілька разів.
- Етнічні особливості. Захворювання частіше зустрічається у людей зі світлим кольором очей. Справа в тому, що у представників європеоїдної раси щільність пігменту, що міститься в сітківці, низька. З цієї причини дистрофічні процеси розвиваються швидше, як і симптоми захворювання.
- Неправильне харчування.
- Знаходження під прямими сонячними променями без захисних окулярів
Вікова макулярна дегенерація: патофізіологія процесу
Як і всі дегенеративні зміни, дане захворювання має складний механізм розвитку. Крім того, патогенез дистрофічних процесів досі не вдається повністю вивчити. Відомо, що під дією несприятливих чинників тканина макули піддається незворотнім ушкодженням. Найчастіше патологія починає розвиватися у людей, які страждають судинними захворюваннями (атеросклероз, цукровий діабет), ожирінням. Також недуга практично завжди виявляється серед кращого населення. Через закупорки судинного русла і недостатнього харчування тканин очей розвивається вікова макулярна дегенерація. Патогенез недуги заснований на порушенні окислювально-відновного балансу. Головну роль в цьому процесі відіграють вільні радикали. Ці речовини утворюються в макулі з кількох причин. По-перше, на жовту пляму сітківки постійно впливає кисень і світло. Крім того, в цій області є скупчення жирних кислот, які мають тенденцію до окислення. Ще одним фактором патогенезу розвитку патології вважається походження сітківки. Адже дана оболонка ока вважається периферичним аналізатором і безпосередньо пов’язана з головним мозком. Тому вона особливо чутлива до «кисневого голодування».
Форми вікової дегенерації сітківки
Виділяють 3 форми макулярної дегенерації. Дана класифікація заснована на морфологічних змінах, що відбуваються в тканини сітківки. Такий поділ необхідний, щоб визначити тактику лікування недуги.
Морфологічні типи захворювання:
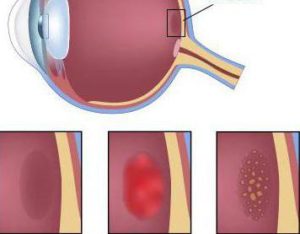
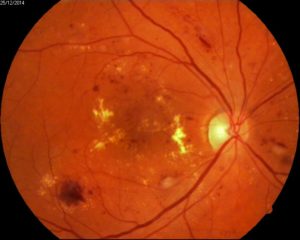
- Вікова макулярна дегенерація — волога форма: характеризується наявністю ексудату. Він відрізняється швидкопрогресуючим плином. Якщо у людини стрімко погіршується зір (протягом декількох днів), то варто запідозрити таке захворювання, як вікова макулярна дегенерація. Волога форма розвивається через неоваскулязаціі, тобто появи великої кількість нових судин на сітківці. З огляду на пошкодження в мембранах клітин, їх проникність збільшується. Внаслідок цього, розвивається набряк і крововиливи.
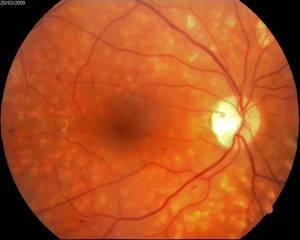
- Вікова макулярна дегенерація — суха форма: характеризується повільним перебігом. По-іншому цей тип патології називається атрофією. При огляді відзначаються друзи – світлі вогнища атрофії, недостатність пігментного шару, дефекти на епітелії.
- Рубцовая форма макулярної дегенерації. Вона вважається кінцевою стадією ВМД. Характеризується відшаруванням епітелію і утворенням сполучної тканини (рубця). При цьому наголошується повна втрата зору.
У деяких випадках суха форма ВМД переходить в ексудативний варіант захворювання. Подібні зміни свідчать про погіршення прогнозу і є сигналом для надання термінових заходів.
Симптоми при віковій макулярній дегенерації
- Зміна контрастності і яскравості зображення.
- Зниження гостроти зору.
- Викривлення, спотворення предметів.
- Затуманення зображення.
- Поява випадання полів зору.
- Неможливість читати, незважаючи на носіння окулярів.
До- і післяопераційна діагностика та спостереження
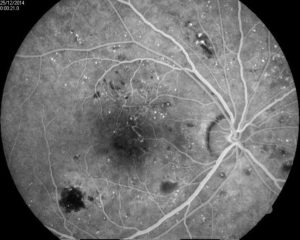
Діагностика ВМД базується на даних анамнезу, скаргах пацієнта, оцінці зорових функцій і даних огляду сітківки різними методами. В даний час одним з найбільш інформативних методів при виявленні патології сітківки визнана флюоресцентна ангіографія очного дна (ФАГД). Для проведення ФАГД застосовують різні моделі фотокамер і спеціальні контрастні речовини – флюоресцеін або індоціанін зелений, які вводять в вену пацієнта, а потім виконують серію знімків очного дна.
Стереоскопічні знімки також можуть бути використані як вихідні для динамічного спостереження за рядом пацієнтів з вираженою сухою формою ВМД і за пацієнтами в процесі лікування.
Для точної оцінки змін в сітківці та макулі застосовують OКT (оптична когерентна томографія), що дозволяє виявляти структурні зміни на самих ранніх стадіях дегенерації сітківки. ОКТ також дає можливість оцінити динамічні зміни дегенеративних процесів, як на етапі діагностики, так і після оперативного лікування.
Для самостійного контролю зорових порушень використовують сітку Амслера.
Як проводиться тест «Сітка Амслера»
- Розмістіться так, щоб відстань від решітки до очей дорівнювала довжині витягнутої руки.
- Якщо Ви зазвичай носите окуляри або контактні лінзи, то зараз вони повинні бути на Вас, тобто Ви повинні добре бачити сітку тесту.
- Закрийте рукою або аркушем паперу одне око.
- Іншим оком подивіться на точку в середині решітки. Дивіться на неї протягом 3-5 секунд, потім починайте поступово наближатися до таблиці, не відриваючи при цьому погляд від точки в середині, поки не досягнете відстані близько 20 см.
- Виконайте те ж саме з іншим оком.
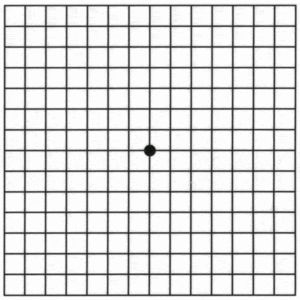
Оцінка результатів:
У нормі, при виконанні тесту Амслера, видиме зображення повинно бути однаковим на обох очах, лінії повинні бути рівні, без спотворень, плям і викривлень, що відповідає нормі. При виявленні змін — зверніться до лікаря-офтальмолога, тому що це може свідчити про патологічні процеси в центральних відділах сітківки (макулодистрофії)
Пам’ятайте про те, що тест Амслера не замінює обов’язкових регулярних візитів до офтальмолога для пацієнтів старше 50 років.
 |
 |
| cетка Амслера в норме | сетка Амслера при патологии центральной зоны сетчатки. |
Як лікувати вікову макулярную дегенерацію?
Після підтвердження діагнозу необхідно відразу почати лікування вікової макулярної дегенерації. Суха форма захворювання менш агресивна, тому вона піддається медикаментозній терапії. Це не допоможе позбутися від патології в повному обсязі, проте призупинить (сповільнить) процес на кілька місяців або років. В першу чергу при ВМД необхідно дотримуватися дієти. З огляду на те, що атрофічні процеси розвиваються через нестачу каротиноїдів і закупорки судин очного дна, хворому слід виключити тваринні жири. Для попередження атеросклеротичних змін в дрібних артеріях сітківки слід вживати в їжу велику кількість фруктів, зелені, овочів. Крім того, подібна дієта допоможе заповнити нестачу вітамінів і мікроелементів.
Щоб впоратися з вільними радикалами, рекомендується менше часу проводити на сонці. Також пацієнти повинні вживати антиоксиданти. До них відносять вітамін Е і С.
Хірургічне лікування макулярної дегенерації

При лікуванні очних хвороб досить часто використовується місцева терапія. Застосування препаратів в краплях широко поширене при поверхневих захворюваннях очей. Однак, при патології заднього відділу ока (сітківки, зорового нерва) досить часто є необхідність швидкої доставки лікарських препаратів безпосередньо до вогнища ураження у великих концентраціях.
При застосуванні ліків в стандартних ін’єкціях або таблетках препарат на початку потрапляє в кров, звідки, долаючи гемато-ретинальний бар’єр, надходить у вогнище ураження. При цьому, перебуваючи в крові, препарат встигає проявити крім лікувальних властивостей так само ряд побічних ефектів. Звідси небажання пацієнтів приймати велику кількість ліків. Першими спробами адресної доставки препаратів, були субкон’юнктивальні, а потім і субтенонові ін’єкції. З 1886 року доктор O. Haab почав виконувати субкон’юнктивальні ін’єкції кокаїну.
У XX столітті з’явився новий спосіб введення лікарських препаратів — інтравітреальний. При такому способі введення препарат вводиться безпосередньо в порожнину ока (в склоподібне тіло), що дозволяє тривалий час зберегти його концентрацію безпосередньо в осередку ураження. Гемато-ретинальний бар’єр в цьому випадку працює в зворотному напрямку і дозволяє поступово розсмоктуватися лікам, зберігаючи його в оці від 2 тижнів до 2 місяців.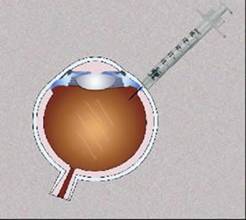
Раніше інтравітреальні ін’єкції виконувалися безпосередньо в кабінеті лікаря на щілинній лампі. При цьому досить частим були інфекційні ускладнення у вигляді ендофтальміту (від 1% до 5%). Тому спосіб не був досить поширений. Однак поява сучасних антибіотиків, а так само виконання процедури в умовах очної операційної дозволили скоротити ризик ендофтальміту до 0,05%.
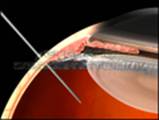
Техніка проведення інтравітреальної ін’єкції
Процедура інтравітреального введення прирівнюється з вітреоретинальною операцією. Вона проводитися в стерильних умовах очної операційної із застосуванням місцевої анестезії (очних крапель) і сучасних місцевих антисептиків. Анестезія при введеннях застосовується місцева, інстиляційна (тобто крапельна). Така анастезія дозволяє повністю прибрати чутливість кон’юнктиви на короткий термін, і зробити введення безболісними. У клініці так само працює лікар-анестезіолог, який забезпечує попередню седацию пацієнта і контроль за його життєвими функціями під час операції. Антисептика здійснюється, відповідно до рекомендацій європейського суспільства катарактальних і рефракційних хірургів. Обробка шкірних покривів проводиться тричі спиртовим розчином, далі проводиться обробка кон’юнктивальної порожнини двома антисептиками — бетадином і хлоргексидином.
Наступним етапом, після установки повікорозширювача, мітчиком відзначають 3,5 мм від лімба в нижньо-зовнішньому квадранті. Використання спеціального очного мітчика дозволяє уникнути травмування кришталика, циліарного тіла і сітківки при ін’єкціях, що значно знижує ризик післяопераційних ускладнень. Далі препарат вводять крізь кон’юнктиву і склеру прямо в склоподібне тіло ока — вітреум. Досить важливо використовувати голки певного діаметру (26 gauge), це дозволяє ввести препарат без зусилля,
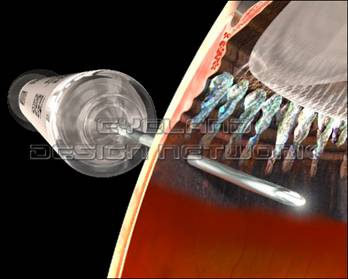 а так же уникнути зворотного витікання препарату через ін’єкційний отвір при доставанні голки. Важливим моментом є проведення операції під контролем операційного мікроскопа, так як контроль положення кінчика голки під час введення дозволяє уникнути введення препарату під сітківку.
а так же уникнути зворотного витікання препарату через ін’єкційний отвір при доставанні голки. Важливим моментом є проведення операції під контролем операційного мікроскопа, так як контроль положення кінчика голки під час введення дозволяє уникнути введення препарату під сітківку.
Точне дотримання протоколу інтравітреальних ін’єкцій при кожному введенні в клініці, дозволяє запобігти розвитку серйозних ускладнень і зробити інтравітреальні введення безпечним способом лікування.
Післяопераційне спостереження.
Важливу роль в забезпеченні безпеки введень відіграє післяопераційне спостереження. Планові огляди пацієнтів відбуваються на наступний день після введення, через тиждень і через місяць після процедури. Так як частина побічних реакцій після інтравітреальних введень (наприклад, післяопераційну гіпертензію) можна запобігти при своєчасному виявленні. Контроль у лікаря дозволяє простежити за правильністю дотримання рекомендацій пацієнтом.
Препарати, які можна вводити інтравітреально:
- Anti-VEGF препарати
- Суспензії кортикостероїдів
- Фібринолітики
- Антибіотики
Anti-VEGF препарати
Контроль за ростом і функціонуванням судин в організмі здійснюється безліччю факторів. Умовно їх поділяють на дві групи — фактори, що стимулюють ангіогененез (утворення судин) і фактори, що пригнічують ангіогенез. Обидві групи цих факторів в нормі підтримують функціонування судинної стінки. Основним представником проангіогенних факторів (що стимулюють утворення судин) є васкуло-ендотеліальний фактор росту (Vascular endothelial growth factor — VEGF).
При нестачі надходження крові, кисню і поживних речовин до органу у відповідь відбувається викид факторів росту, які покликані підвищити проникність судин, поліпшити обмін речовин, а при необхідності — виростити нові судини.
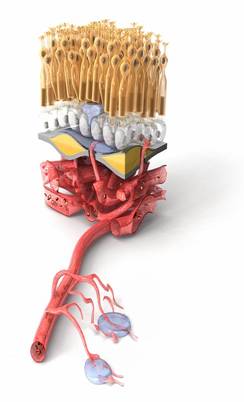
На жаль, виростити нові, повноцінні судини на очному дні і судинній оболонці ока практично неможливо. Новоутворені судини під сітківкою (при вікової макулярної дегенерації) і над сітківкою (при діабетичній ретинопатії) не здатні здійснювати обмін речовин. Навпаки, через неповноцінну стінку такої судини відбувається просочування рідкої частини крові, яка накопичується в сітківці, призводить до розвитку набряку і поступової загибелі нервових клітин сітківки.
Відповідно, лікуванням подібних станів є знищення новоутворених судин. Цього можна домогтися використанням анті-VEGF факторів, які блокують рецептори до фактору росту ендотелію судин і тимчасово усувають його дію. При цьому новостворені судини, які не можуть існувати без VEGF—фактора, поступово склерозуються, в той час як власні судини зберігаються і функціонують.
У світі існують 3 препарати, що відносяться до групи блокаторів васкуло-ендотеліального фактора росту судин (антіVEGF препарати).
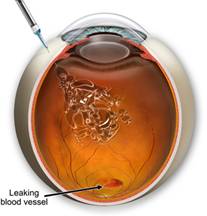
Введення Луцентісу — Ранібізумабу
Луцентіс (Lucentis, ranibizumab) — фрагмент моноклонального антитіла (фрагмент молекули бевацизумабу), яке вибірково зв’язується і нейтралізує фактор росту ендотелію судин, що призводить до пригнічення неоваскуляризації тканини. Луцентіс розроблений компанією Genentech спеціально для лікування неоваскуляризації сітківки і широко застосовується в клініці з 2006 року, коли в кінці червня Луцентіс отримав схвалення національного фармакологічного регулятора в США (FDA).
Стани, при яких можливе лікування шляхом інтравітреального введення Луцентіса:
- вікова макулярна дегенерація (волога форма);
- неоваскулярная мембрана на тлі високого ступеня міопії, пошкодження або запалення ока;
- макулярний набряк;
- діабетична ретинопатія;
- оклюзія (закупорка) центральної вени сітківки;
- пухлина околомакулярной області.
Після виведення препарату з організму, відновлюються ефекти васкуло-ендотеліального фактора росту і новостворені судини можуть відновлювати свою активність (якщо не відбулося їх склерозування). Тому повторні ін’єкції зазвичай проводять з інтервалом в 4-6 тижнів.
Суспензії кортикостероїдів
Найбільш часто для інтравітреальних введень застосовують кристалічні кортикостероїди Триамцинолон і Бетаметазон.
Незважаючи на порівняно нещодавню появу нестероїдних протизапальних препаратів в медичній практиці, вони широко застосовуються у всіх галузях медицини, як найбільш ефективні. Початок сучасної епохи кортикостероїдів було покладено Хенч і Кендаллом 21 вересня 1948 року народження, коли хворому на ревматоїдний артрит була виконана ін’єкція досить високої дози кортизону з подальшим яскраво вираженим ефектом. За відкриття лікувальних властивостей і впровадження глюкокортикостероїдів ці вчені були удостоєні Нобелівської премії. Кортикостероїди досить широко увійшли в практику офтальмологів з 50-их років XX століття, завдяки своїм протизапальним, протинабряковим та антипроліферативним властивостям.
Механізм дії глюкокортикостероїдів багатогранний. Протизапальний їх ефект пов’язаний зі стабілізуючою дією на біологічні мембрани, зменшенням капілярної проникності, що пояснює їх яскравий протинабряковий ефект. Також кортикостероїди стабілізують лізосомальні мембрани, що призводить до обмеження виходу різних протеолітичних ферментів за межі лізосом і попереджає деструктивні процеси в тканинах, а разом з тим зменшує запальні реакції. На відміну від інших протизапальних засобів у них найбільш яскраво виражена антипроліферативна (гальмування ділення клітин) дія. Кортикостероїди пригнічують проліферацію фібробластів і їх активність у відношенні синтезу колагену, а, отже, і склеротичні процеси в цілому.
Однак, застосування стероїдів пов’язане з досить вираженими побічними діями з боку всього організму в цілому. Можливості місцевого використання препаратів в офтальмології значно знижують ризик їх системного впливу і дають можливість проявити позитивний ефект в конкретному локальному місці, що ще більше розширює застосування кортикостероїдів при захворюваннях очей. Поява і прогресивний розвиток інтравітреального шляху введення кортикостероїдних препаратів практично повністю усунуло їх системний вплив, при збереженні високої концентрації препарату в осередку ураження.
Введення тріамцинолону
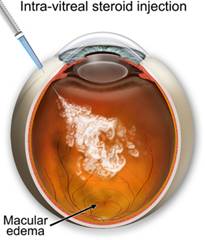
Тріамцинолон — кристалічний, напівсинтетичний кортикостероїд. Представлений непрозорими білими кристалами, тому при введенні в порожнину ока може бути видно пацієнтом у вигляді темних крапок. Кристали тріамцинолону важко розчиняються, тому тривалий час зберігаються в оці і забезпечують свій лікувальний ефект.
В офтальмології тріамцинолон застосовують як протизапальний препарат. Інтравітреально препарат вводять для усунення набряку різного генезу. Показаннями до застосування є:
- Діабетичний макулярний набряк;
- Макулярний набряк при тромбозі вен сітківки;
- Набряк волокон зорового нерва різного генезу;
- У профілактиці розвитку макулярного набряку при операційних втручаннях на очах.
При віковій макулярній дегенерації (вологій формі) тріамцинолон може застосовуватися лише як симптоматичний засіб, так як тимчасово зменшує набряк, не усуваючи патологічної неоваскуляризації.
Після введення препарат зберігається в оці від 1 до 3 місяців.
Розуміння механізмів дії препаратів, дотримання протоколів введення, а так саме використання сучасної діагностичної апаратури (оптичної когерентної томографії, флюоресцентної ангіографії, ультразвукового А-В сканування, досліджень кровотоку) дозволяють вводити препарати всередину ока з мінімальним ризиком для пацієнта.
Якщо у Вас діагностовано це захворювання і призначено інтравітреальне введення препарату, то необхідно перед операцією здати мінімальні амбулаторні дослідження:
— загальний аналіз крові;
— аналіз крові на глюкозу;
— RW;
— HBs-антиген.
А також для уникнення післяопераційних запальних ускладнень, за 5 днів до операції необхідно провести інстиляцію (закрапування) в опероване око, антибактеріальних крапель.
Клініка сучасної офтальмології «ВІЗУС» надає весь спектр послуг з інтравітреального введення.
Діабетична ретинопатія
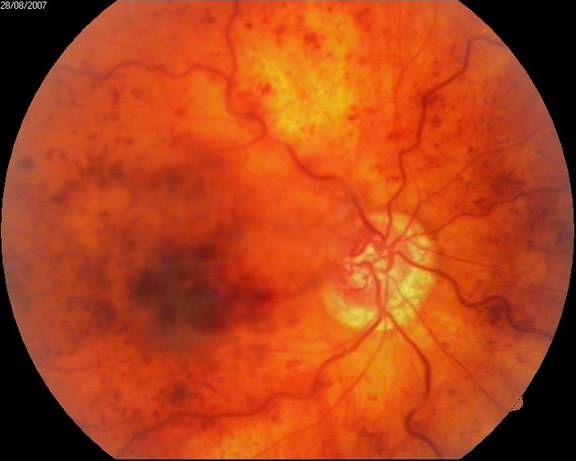
Ураження сітківки при цукровому діабеті називається діабетичною ретинопатією. Дане захворювання супроводжується зниженням гостроти зору і може призвести до сліпоти. Як правило, захворювання прогресує повільно: кровоносні судини очей стають крихкими, в результаті чого відбуваються крововиливи в сітківку.
При високому рівні вмісту глюкози в крові ретинопатія прогресує. У сітківці формуються нові судини, проте вони дуже крихкі і можуть розірватися при найменших фізичних навантаженнях, і навіть уві сні. При розриві судин кров потрапляє в скловидне тіло (частина ока перед сітківкою), що супроводжується зниженням зору. Скупчення крові призводить до утворення рубців, які тягнуть сітківку за собою, в результаті чого вона відшаровується від судинної оболонки ока (тракційне відшарування сітківки). Крім того, на пізніх стадіях захворювання, перед сітківкою розростаються плівки, що складаються зі сполучної тканини, які закривають сітківку від світла.
Ретинопатія також може призвести до набряку центральної зони сітківки (макули) — діабетичного макулярного набряку. Макула займає в сітківці центральне положення і відповідає за центральний зір, чітке бачення деталей предметів. Набряк макули супроводжується значним погіршенням зору
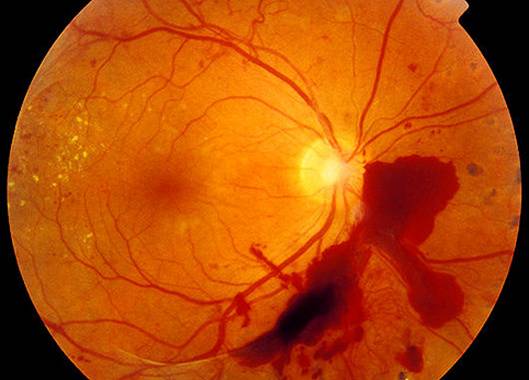 |
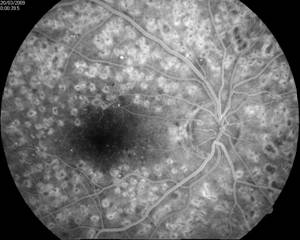
Зміни на очному дні при діабетичній ретинопатії
Причини діабетичної ретинопатії
Причиною розвитку діабетичної ретинопатії є високий рівень вмісту глюкози в крові. Це призводить до ураження кровоносних судин, в тому числі дрібних судин сітківки.
При підвищеному артеріальному тиску перебіг діабетичної ретинопатії погіршується, і відбувається прогресуюче зниження гостроти зору.
Симптоми діабетичної ретинопатії
Підступність цього захворювання полягає в тому, що в початкових, і навіть іноді, в розвинутих стадіях воно протікає безсимптомно. Тобто пацієнт не відчуває проблем із зором, і відповідно, вважає, що приводу звертатися до лікаря немає. Разом з тим, для успішного лікування і збереження зору в майбутньому, лікування необхідно починати саме на ранніх стадіях захворювання. Сама наявність у людини діагнозу «Цукровий діабет» є показанням для невідкладного візиту до офтальмолога-ретинолога. Для того щоб не давати захворюванню прогресувати і зберегти зір, пацієнт повинен проходити офтальмологічне обстеження з певною періодичністю, в залежності від стадії, але не рідше одного разу на 6 місяців.
Симптоми і ускладнення діабетичної ретинопатії:
- Нечітке або викривлене бачення предметів, труднощі при читанні
- Мерехтіння мушок перед очима
- Часткова або повна втрата зору, тінь або пелена перед очима
- Біль в оці.
У термінальних стадіях захворювання можлива поява болю в оці.
Діагностика діабетичної ретинопатії
Для діагностики діабетичної ретинопатії необхідно провести офтальмологічне обстеження. Воно дозволяє виявити захворювання на ранніх етапах, ще до появи порушень зору. Необхідно пам’ятати, що симптоми діабетичної ретинопатії з’являються тільки на пізніх стадіях захворювання.
Офтальмологічне обстеження для пацієнтів з цукровим діабетом в клініці «Візус» складається з наступних етапів:
- Перевірка зорових функцій (гостроти зору, поля зору, тест Амслера і ін.), вимірювання внутрішньоочного тиску. Гострота зору дозволяє судити про здатність очей фокусуватися і розрізняти деталі предметів, розташованих на різній відстані від очей.
- Огляд очей за допомогою щілинної лампи і офтальмоскопія (огляд очного дна за допомогою спеціальних лінз). Дані методи дослідження дозволяють оцінити стан очного дна і інших структур очей. З їх допомогою можна виявити помутніння кришталика, патологію сітківки та інші порушення.
- Оптична когерентна томографія — дозволяє виявити наявність навіть мінімально вираженого макулярного набряку на стадіях при якому його ще може бути не видно при огляді очного дна.
- Флюоресцентная ангіографія сітківки — дозволяє виявити макулярний набряк, а також зміни мікросудин сітківки, порушення їх проникності і зони ішемії сітківки (місця недостатнього кровопостачання). Знімки очного дна дозволяють відстежити зміни сітківки при діабетичної ретинопатії. Порівнюючи знімки, зроблені в різний час, офтальмолог може стежити за прогресом захворювання і контролювати ефективність проведеного лікування.
Профілактика діабетичної ретинопатії
Профілактика діабетичної ретинопатії – це, перш за все, підтримання нормального рівня глюкози і холестерину в крові, артеріального тиску.
Рання діагностика діабетичної ретинопатії можлива тільки в тому випадку, якщо пацієнт проходить регулярне офтальмологічне обстеження. Рання діагностика захворювання дозволяє зберегти зір.
Лікування діабетичної ретинопатії
Лікування даної патології залежить від стадії захворювання. Пацієнти з цукровим діабетом, але без проявів діабетичної ретинопатії, повинні в обов’язковому порядку спостерігатися у ретинолога, нормалізувати і підтримувати нормальний рівень глюкози крові, глікозильованого гемоглобіну і артеріального тиску. (Нормальний рівень глюкози крові до 6,7 ммоль/л, глікозильованого гемоглобіну — до 7%).
До методів, що дозволяє зберегти зір при діабетичній ретинопатії, відносяться медикаментозна терапія, лазерна коагуляція і хірургічне лікування.
Вилікувати діабетичну ретинопатію неможливо, однак лазерна терапія (лазеркоагуляція), виконана на ранніх етапах захворювання, дозволяє запобігти втраті зору. У міру прогресування захворювання можуть знадобитися повторні втручання. Поліпшення зору також забезпечує видалення склоподібного тіла (вітректомія).
У разі наявності непроліферативної діабетичної ретинопатії середнього та тяжкого ступенів — показана лазеркоагуляція сітківки. У нашій клініці лазеркоагуляція проводиться в кілька (зазвичай 4 — 5) сеансів з проміжками 3 — 4 тижні на найсучаснішій лазерній установці VISULAS Trion Combi виробництва німецької фірми Carl Zeiss Meditec. Операція є безболісною, пацієнт відчуває лише певний дискомфорт, пов’язаний з ефектом засвічення очей. Основна мета даного лікування – зупинка прогресування діабетичної ретинопатії, запобігання розростання новоутворених судин і сполучної тканини на поверхні сітківки і в склоподібному тілі. Нерідко при цьому у пацієнта відзначається підвищення зору.
«Свіжі» лазеркоагуляти на поверхні сітківки при ДРП
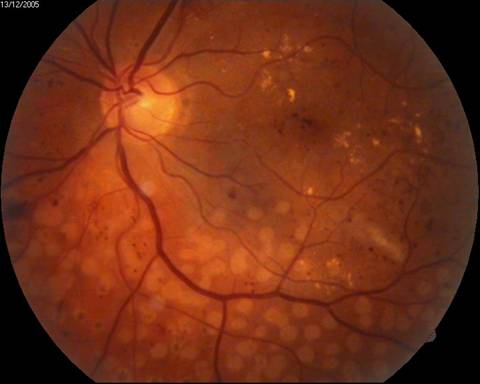
Ефект панретинальної лазерокоагуляції сітківки при діабетичній ретинопатії:
А — картина очного дна до, і Б — через 10 місяців після проведення панретинальної лазерокоагуляції сітківки
А
Б
Стадії діабетичної ретинопатії, що зайшли далеко (проліферативна ДРП) — розростання новоутворених судин, що закривають макулу і крововилив в склоподібне тіло:
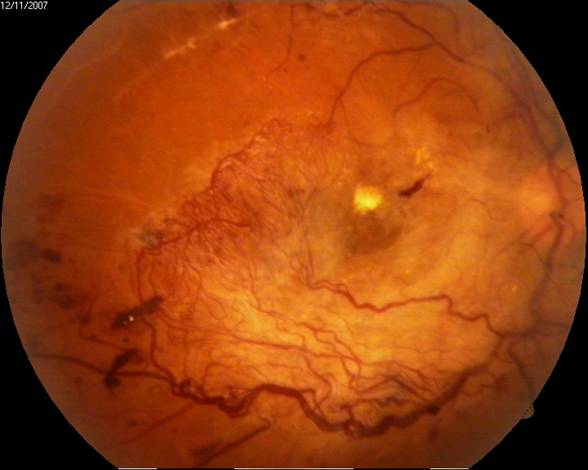
У проліферативної стадії діабетичної ретинопатії, при розростанні новоутворених судин і сполучнотканинних мембран, лазеркоагуляція сітківки, на жаль, вже неефективна. У цій стадії допомогти пацієнтові зберегти (а в деяких випадках і поліпшити зір) допомагає оперативне лікування – вітректомія. Під час проведення даної операції хірург видаляє з ока склоподібне тіло, що є в даному випадку субстратом, середовищем для розростання новоутворених судин, кров, сполучнотканинні мембани, розрослися на поверхні сітківки.
Для запису на прийом Вам необхідно вибрати день, заповнити всі поля. Вам зателефонує наш адміністратор.

Добрый день. У меня диагностировали макулярный разрыв сетчатки, лечится ли у вас это заболевание и какая стоимость исследования и операции?
Добрый день!
Вам необходимо записаться на консультацию витрео-ретинального хирурга. Доктор определит объем операции и тактику ведения. Запись по номеру телефона 0-800-30-4343
Доброго дня. Як проходить процедура введення уколу в око? під наркозом? скільки це займає часу? після уколу які дії обмежені і протягом якого часу?
Доброго дня! Укол виконується під місцевою анестезією (інстилюють знеболюючі краплі в око). Сама процедура уколу займає до 10 хвилин часу. В основному ніяких обмежень, окрім дотримання гігієни ока після інтравітреальної ін’єкції, не існує.
Добрый день.Сколько стоет операция по отслойке сетчатки?
Здравствуйте, Анна. Вам следует записаться на консультацию к витреоретинальному хирургу Безуглому Максиму Борисовичу. После проведенного обследование будет понятно какой вид хирургического вмешательства будет необходим и Вас сориентируют в стоимости леченич. Записаться на консультацию можно по телефону 0-800-30-43-43 (бесплатно со всех мобильных операторов). Будем рады Вам помочь!
Добрый день.
Вопрос адресую к Максиму Борисовичу Безуглому
Моей маме 82 года, диагноз отслоение сетчатки, полная потеря зрения на правый глаз и частичная на левый, обследование проводились в городской поликлинике в г. Никополь
Могу ли я направить Вам имеющиеся снимки для предварительного заключения о целесообразности проведения обследования и возможного последующего лечения
С уважением, Александр
Здравствуйте, Александр!
Целесообразность хирургического лечения данной патологии зависит от множества факторов. Думаю, на все Ваши вопросы мы сможем ответить после очного обследования мамы. Записаться на удобное время Вы сможете на сайте или по телефонам. Ждем Вас в нашей клинике!
Добрый день Александр! перешлите пожалуйста результаты на адрес Analizi@visus.ua с пометкой для «Безуглого М.Б. Срочно!»
Отслоение сетчатки. И сколько будет стоить лечение
Здравствуйте, Игорь. Стоимость оперативного лечения отслойки сетчатки от 20 до 22 тыс гривен (зависит от сложности и материалов которые используются). Спасибо за вопрос.
Здравствуйте, сколько будут стоить процедуры при ВМД , когда показана антиVEGF терапия OS и используете ли вы препарат Айлия?
Очень жду ответ.
Здравствуйте, Владислав! Для подтверждения влажной (экссудативной) формы возрастной макулярной дегенерации, уточнения активности и распространенности процесса — от чего зависит объем лечения — проводится полный первичный осмотр (стоимость 350 грн, при наличии льгот или пенсионного пособия — 250 грн); выполняется дообследование оптическая когерентная томография макулы (250 грн, 1 глаз) и флюоресцентная ангиография (800 грн., 1 глаз), при выполнении комплексно ОКТ + ФАГ в один день стоимость дообследований составляет 950 грн. Стоимость одного введения антиVEGF-препарата Айлия составляет 6220 грн. Для записи Вы можете прозвонить по телефону 061-239-52-58 или 0-800-30-43-43, или использовать форму для записи на сайте. Будем рады Вам помочь!
Добрый день! Интересует цена лазерокоуголяции диабетической ретинотерапии? . На данный момент сахар в крови 4 ед. Диагноз — Отслоение сетчатки. И сколько будет стоить обследование?
Здравствуйте. Вам необходимо записаться на консультацию к лазерному хирургу, стоимость консультации — 380 грн. В случае необходимости лазерной коагуляции сетчатки, ее стоимость составит 2500 грн.(один глаз)/ 4300 грн. (оба глаза). Запись по телефону — (061)239-52-58/0800-30-43-43.