Содержание раздела:1. Вікова макулярна дегенерація |

2. Лікування діабетичної ретинопатії
2.1 Визначення діабетична ретинопатія
2.2 Причини діабетичної ретипатіі
2.3 Симптоми діабетичної ретинопатії
2.4 Діагностика ретинопатії
2.5 Профілактика ретинопатії
2.6 Лікування ретинопатії
|
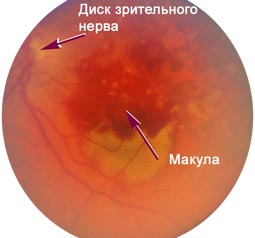
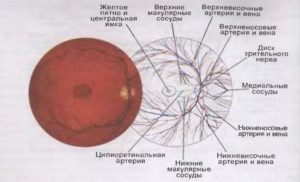
Вікова макулярна дегенерація (ВМД) — це патологія, яка розвивається через дистрофічні процесів в сітчастій оболонці ока. Дана область безпосередньо пов’язана з головним мозком (є периферичним
аналізатором). За допомогою сітківки формується сприйняття інформації і перетворення її в зорові образи. На поверхні
периферичного аналізатора є зона, яка містить безліч рецепторів — паличок і колбочок. Вона називається макули (жовта пляма). Рецептори, з яких складається центр сітківки, забезпечують кольоровий
зір у людини. Крім того, саме в макулі відбувається фокусування світла.
Завдяки цій функції, зір людини відрізняється чіткістю і ясністю. Вікова макулярна дегенерація сітківки призводить до дистрофії тканини жовтої плями. Змінам піддається не тільки пігментний шар,
але і судини, що живлять цю область. Незважаючи на те, що захворювання називається «вікова макулярна дегенерація»,
воно може розвинутися не тільки у літніх людей. Найчастіше перші симптоми патологічних змін в оці починають відчуватися до 55 років. До літнього і старечого віку хвороба прогресує до такого
ступеня, що людина може повністю втратити здатність бачити.
Вікова макулярна дегенерація сітківки відноситься до поширених недуг. Часто ця патологія стає причиною втрати працездатності та інвалідності.
Вона широко поширена в Америці, Азії та Європі. На жаль, захворювання часто діагностується на пізніх етапах. У цих випадках доводиться
вдаватися до хірургічного лікування. Однак при своєчасному терапевтичному лікуванні, а також виконанні профілактичних заходів є можливість
уникнути оперативного
втручання і ускладнень патології (сліпоти).
Причини розвитку вікової макулярної дегенерації
Як і всі дегенеративні процеси, дане захворювання має тенденцію до повільного і прогресуючого перебігу. Причини дистрофічних змін в жовтій плямі сітківки можуть бути різними. Основний з них
вважається інволюція тканин ока. Проте у одних людей дистрофічні зміни виникають швидше, а у інших — повільніше. Тому існує думка, що вікова макулярна дегенерація передається у спадок
(генетично), а також переважає в осіб європейської національності. До інших чинників ризику слід віднести: куріння, артеріальну гіпертензію, часте перебування на сонці. Виходячи з цього можна
виділити причини макулярної дегенерації. До них відносяться:
-
Судинні ураження. Одним з факторів ризику вважається атеросклероз дрібних артерій. Порушення доставки кисню до тканин ока є одним з головних механізмів розвитку дегенерації. -
Надлишкова маса тіла. -
Нестача вітамінів і деяких мікроелементів. Серед речовин, необхідних для підтримки тканин сітківки, можна виділити: лютеїн і зеаксантин. -
Наявність великої кількості «вільних радикалів». Вони підвищують ризик розвитку дегенерації органів в кілька разів. -
Етнічні особливості. Захворювання частіше зустрічається у людей зі світлим кольором очей. Справа в тому, що у представників європеоїдної раси щільність пігменту, що міститься в сітківці, низька. З цієї причини дистрофічні процеси розвиваються швидше, як і симптоми захворювання. -
Неправильне харчування. -
Знаходження під прямими сонячними променями без захисних окулярів
Вікова макулярна дегенерація: патофізіологія процесу
Як і всі дегенеративні зміни, дане захворювання має складний механізм розвитку. Крім того, патогенез дистрофічних процесів досі не вдається повністю вивчити. Відомо, що під дією несприятливих
чинників тканину макули піддається незворотних ушкоджень. Найчастіше патологія починає розвиватися у людей, які страждають судинними захворюваннями (атеросклероз, цукровий діабет),
ожирінням. Також недуга практично завжди виявляється серед кращого населення. Через закупорки судинного русла і недостатнього харчування тканин очей розвивається вікова макулярна дегенерація.
Патогенез недуги заснований на порушенні окислювально-відновного балансу. Головну роль в цьому процесі відіграють вільні радикали. Ці речовини утворюються в макуле з кількох причин. По-перше,
на жовта пляма сітківки постійно впливає кисень і світло. Крім того, в цій області є скупчення жирних кислот, які мають тенденцію до окислення. Ще одним фактором патогенезу розвитку патології
вважається походження сітківки. Адже дана оболонка ока вважається периферичних аналізатором і безпосередньо пов’язана з головним мозком. Тому вона особливо чутлива до «кисневого голодування».
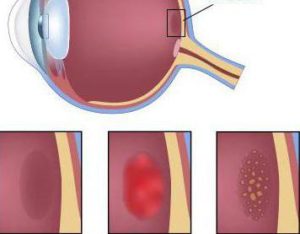
Форми вікової дегенерації сітківки
Виділяють 3 форми макулярної дегенерації. Дана класифікація заснована на морфологічних змінах, що відбуваються в тканини сітківки. Такий поділ необхідно, щоб визначити тактику лікування недуги.
Морфологічні типи захворювання:
-
Вікова макулярна дегенерація — волога форма: характеризується наявністю ексудату. Він відрізняється швидкопрогресуючим плином. Якщо у людини стрімко погіршується зір (протягом декількох
днів), то варто запідозрити таке захворювання, як вікова макулярна дегенерація. Волога форма розвивається через неоваскулязаціі, тобто появи великої кількість нових судин на сітківці. З огляду
на пошкодження в мембранах клітин, їх проникність збільшується. Внаслідок цього, розвивається набряк і крововиливи. -
Вікова макулярна дегенерація — суха форма: характеризується повільним перебігом. По-іншому цей тип патології називається атрофією. При огляді відзначаються друзи — світлі вогнища атрофії,
недостатність пігментного шару, дефекти на епітелії. -
Рубцова форма макулярної дегенерації. Вона вважається кінцевою стадією ВМД. Характеризується відшаруванням епітелію і утворенням сполучної тканини (рубця). При цьому наголошується
повна втрата зору.
У деяких випадках суха форма ВМД переходить в ексудативний варіант захворювання. Подібні зміни свідчать про погіршення прогнозу і є сигналом для надання термінових заходів.
Симптоми при вікової макулярної дегенерації
-
Зміна контрастності і яскравості зображення.
- Зниження гостроти зору.
- Викривлення, спотворення предметів.
- Затуманення зображення.
- Поява випадання полів зору.
- Неможливість читати, незважаючи на носіння окулярів.
До- і післяопераційний діагностика і спостереження
Діагностика ВМД базується на даних анамнезу, скаргах пацієнта, оцінці зорових функцій і даних огляду сітківки різними методами. В даний час одним з найбільш інформативних методів при виявленні патології сітківки визнана флюоресцентна ангіографія очного дна (ФАГД). Для проведення ФАГД застосовують різні моделі фотокамер і спеціальні контрастні речовини -флюоресцеін або індоціанін зелений, які вводять в вену пацієнта, а потім виконують серію знімків очного дна.
Стереоскопічні знімки також можуть бути використані як вихідні для динамічного спостереження за рядом пацієнтів з вираженою сухий Фомою ВМД і за пацієнтами в процесі лікування.
Для тонкої оцінки змін в сітківці і макулы застосовують OКT (оптична когерентна томографія), що дозволяє виявляти структурні зміни на самих ранніх стадіях дегенерації сітківки. ОКТ також дає можливість оцінити динамічні зміни дегенеративних процесів, як на етапі діагностики, так і після оперативного лікування.
Для самостійного контролю зорових порушень використовують сітку Амслера.
Як проводиться тест «Сітка Амслера»
- Розмістіться так, щоб відстань від решітки до очей дорівнювало довжині витягнутої руки.
- Якщо Ви зазвичай носите окуляри або контактні лінзи, то зараз вони повинні бути на Вас, тобто Ви повинні добре бачити сітку тесту.
- Закрийте рукою або аркушем паперу одне око. Іншим оком подивіться на точку в середині решітки.
- Дивіться на неї протягом 3-5 секунд, потім починайте поступово наближатися до таблиці, не відриваючи при цьому погляд від точки в середині, поки не досягнете відстані близько 20 см.
- Виконайте те ж саме з другим оком.
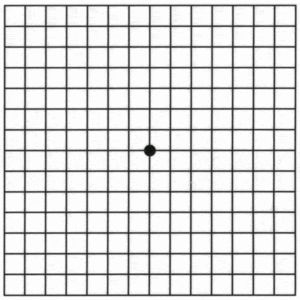
Оцінка результатів: У нормі, при виконанні тесту Амслера, видиме зображення повинно бути однаково на обох очі, лінії повинні бути рівні, без спотворень, плям і викривлень, що відповідає нормі. При виявленні змін — зверніться до лікаря-офтальмолога, тому що це може свідчити про патологічних процесах в центральних відділах сітківки (макулодистрофії) Пам’ятайте про те, що тест Амслера не замінює обов’язкових регулярних візитів до офтальмолога для пацієнтів старше 50 років.
 |
 |
|
Сітка Амслера в нормі |
сітка Амслера при патології центральної зони сітківки.
|
Як лікувати вікову макулярную дегенерацію?
При підтвердженні діагнозу необхідно відразу почати лікування вікової макулярної дегенерації. Суха форма захворювання менш агресивна, тому вона піддається медикаментозної терапії. Це не допоможе позбутися від патології в повному обсязі, проте призупинить (сповільнить) процес на кілька місяців або років. В першу чергу при ВМД необхідно дотримуватися дієти. З огляду на те, що атрофічні процеси розвиваються через нестачу каротиноїдів і закупорки судин очного дна, хворому слід виключити тваринні жири.
Для попередження атеросклеротичних змін в дрібних артеріях сітківки слід вживати в їжу велику кількість фруктів, зелені, овочів. Крім того, подібна дієта допоможе заповнити нестачу вітамінів і мікроелементів.
Щоб впоратися з вільними радикалами, рекомендується менше часу проводити на сонці. Також пацієнти повинні вживати антиоксиданти. До них відносять вітамін Е і С.
Хірургічне лікування макулярної дегенерації

При лікуванні очних хвороб досить часто використовується місцева терапія. Застосування препаратів в краплях широко поширене при поверхневих захворюваннях очей. Однак, при патології заднього відділу ока (сітківки, зорового нерва) досить часто є необхідність швидкої доставки лікарських препаратів безпосередньо до вогнища ураження у великих концентраціях.
При застосуванні ліків в стандартних ін’єкціях або таблетках препарат на початку потрапляє в кров, звідки, долаючи гемато-ретинальний бар’єр, надходить у вогнище ураження. При цьому, перебуваючи в крові, препарат встигає проявити крім лікувальних властивостей так само ряд побічних ефектів. Звідси небажання пацієнтів приймати велику кількість ліків. Першими спробами адресної доставки препаратів, були субкон’юнктивальні, а потім і субтеноновой ін’єкції. З 1886 року доктор O. Haab почав виконувати субкон’юнктивальні ін’єкції кокаїну.
У XX столітті з’явився новий спосіб введення лікарських препаратів — інтравітреального. При такому способі введення препарат вводиться безпосередньо в порожнину ока (в склоподібне тіло), що дозволяє тривалий час зберегти його концентрацію непостредственно в осередку ураження. Гемато-ретинальний бар’єр в цьому випадку працює в зворотному напрямку і дозволяє поступово розсмоктуватися ліків, зберігаючи його в оці від 2 тижнів до 2 місяців. 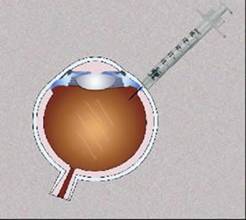
працює в зворотному напрямку і дозволяє поступово розсмоктуватися ліків, зберігаючи його в оці від 2 тижнів до 2 місяців. Раніше інтравітреальні ін’єкції виконувалися безпосередньо в кабінеті лікаря на щілинній лампі. При цьому досить частим були інфекційні ускладнення у вигляді ендофтальміту (від 1% до 5%). Тому спосіб не був досить поширений. Однак поява сучасних антибіотиків, а так само виконання процедури в умовах очної операційної дозволили скоротити ризик ендофтальміту до 0,05%.
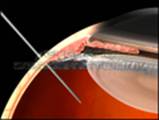
Техніка проведення інтравітреальної ін’єкції
Процедура інтравітреального введення дорівнюється до вітреоретинальної операції. Вона проводитися в стерильних умовах очної операційної із застосуванням місцевої анестезії (очних крапель) і сучасних місцевих антисептиків. Анестезія при введеннях застосовується місцева, інстіляційна (тобто крапельна). Така анестезія дозволяє повністю прибрати чутливість кон’юнктиви на короткий термін, і зробити введення безболісними.
У клініці так само працює лікар-анестезіолог, який забезпечує попередню седацію пацієнта і контроль за його життєвими функціями під час операції. Антисептика здійснюється, відповідно до рекомендацій європейського суспільства катарактальних і рефракційних хірургів. Обробка шкірних покровів проводиться тричі спиртовим розчином, далі проводиться обробка кон’юнктивальної порожнини двома антисептиками — бетадином і хлоргексидином.
Наступним етапом, після установки векорасшірітеля, метчиком відзначають 3,5 мм від лімба в нижньо-зовнішньому квадранті. Використання спеціального очного мітчика дозволяє уникнути травмування кришталика, циліарного тіла і сітківки при ін’єкціях, що значно знижує ризик післяопераційних ускладнень.
Далі препарат вводять крізь кон’юнктиву і склеру прямо в склоподібне тіло ока- вітреума. Досить важливо використовувати голки певного діаметру (26 gauge), це дозволяє ввести препарат без 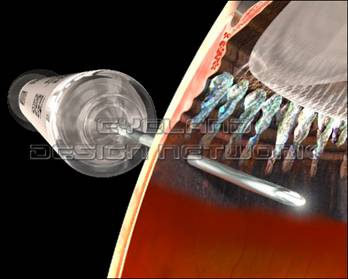 зусилля,
зусилля,
а так же уникнути зворотного витікання препарату через ін’єкційний отвір при добуванні голки. Важливим моментом є проведення операції під контролем операційного мікроскопа, так як контроль положення кінчика голки під час введення дозволяє уникнути введення препарату під сітківку.
Точне дотримання протоколу інтравітреальних ін’єкцій при кожному введенні в клініці, дозволяє запобігти розвитку серйозних ускладнень і зробити інтравітреальні введення безпечним методом лікування.
Післяопераційне спостереження.
Важливу роль в забезпеченні безпеки введень грає післяопераційне спостереження. Планові огляди пацієнтів відбуваються на наступний день після введення, через тиждень і через місяць після процедури. Так як частина побічних реакцій після інтравітреальних введень (наприклад, післяопераційну гіпертензію) можна запобігти при своєчасному виявленні. Контроль у лікаря дозволяє також і простежити за правильність дотримання рекомендацій пацієнтом.
Препарати, які можна вводити інтравітреально:
• Anti–VEGF препарати
• суспензії кортикостероїдів
• фібринолітики
• Антибіотики
Anti–VEGF препарати
Контроль за ростом і функціонування судин в організмі здійснюється безліччю факторів. Умовно їх поділяють на дві групи — фактори, що стимулюють ангіогененез (винекнення судин) і фактори пригнічуючі ангіогенез. Обидві групи цих факторів в нормі підтримують функціонування судинної стінки. Основним представником проангіогенних факторів (що стимулюють утворення судин) є васкуло-ендотеліальний фактор росту (Vascular endothelial growth factor – VEGF).
При нестачі надходження крові, кисню і поживних речовин до органу відбувається у відповідь викид факторів росту, які покликані підвищити проникність судин, поліпшити обмін речовин, а при необхідності — утворити нові судини.
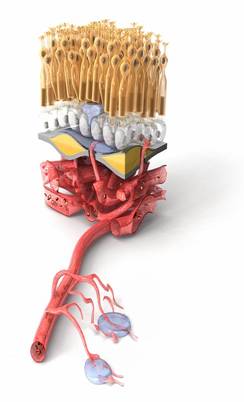 На жаль, виростити нові, повноцінні судини на очному дні і судинній оболонці ока практично неможливо. Новоутворені судини під сітківкою (при вікової макулярної дегенерації) і над сітківкою (при діабетичної ретинопатії) не здатні здійснювати обмін речовин. Навпаки, через неповноцінну стінку такого судини відбувається просочування рідкої частини крові, яка накопичується в сітківці, призводить до розвитку набряку і поступової загибелі нервових клітин сітківки.
На жаль, виростити нові, повноцінні судини на очному дні і судинній оболонці ока практично неможливо. Новоутворені судини під сітківкою (при вікової макулярної дегенерації) і над сітківкою (при діабетичної ретинопатії) не здатні здійснювати обмін речовин. Навпаки, через неповноцінну стінку такого судини відбувається просочування рідкої частини крові, яка накопичується в сітківці, призводить до розвитку набряку і поступової загибелі нервових клітин сітківки.
Відповідно, лікуванням подібних станів є знищення новоутворених судин. Цього можна домогтися використанням анти-VEGF факторів, які блокують рецептори до фактору росту ендотелію судин і тимчасово усувають його дію. При цьому новостворені судини, які не можуть існувати без VEGF фактора, поступово склерозуються, в той час як власні судини зберігаються і функціонують.
У світі існують 3 препарату, що відносяться до групи блокаторів васкулот-ендотеліального фактора росту судин (антиVEGF препараты).
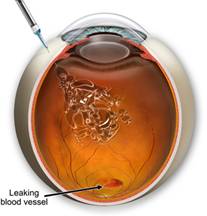 Введення Люцентіса — Ранібезумаб
Введення Люцентіса — Ранібезумаб
Луцентіс (Lucentis, ranibizumab) — фрагмент моноклонального антитіла (фрагмент молекули бевацизумабу), яке вибірково зв’язується і нейтралізує фактор росту ендотелію судин, що призводить до пригнічення неоваскуляризації тканини. Луцентіс розроблений компанією Genentech спеціально для лікування неоваскуляризації сітківки і широко застосовується в клініці з 2006 року, коли в кінці червня Луцентіс отримав схвалення національного фармакологічного регулятора в США (FDA).
Стану, при яких можливе лікування шляхом інтравітреального введення Луцентіса:
- вікова макулярна дегенерація (волога форма);
- неоваскулярная мембрана на тлі високої міопії, пошкодження або запалення ока;
- макулярної набряк;
- діабетична ретинопатія;
- оклюзія (закупорка) центральної вени сітківки;
- пухлина парамакулярной області.
Після виведення препарату з організму, відновлюються ефекти васкуло-ендотеліального фактора росту і новостворені судини можуть відновлювати свою активність (якщо не відбулося їх склерозування). Тому повторні ін’єкції зазвичай проводять з інтервалом в 4-6 тижнів.
Суспензії кортикостероідів
Найчастіше для інтравітреальних введень застосовують кристалічні кортикотероіди Тріамцинолон та Бетаметазон.
Кортикостероідні протизапальні препарати відносно нещодавно стали застосовуватись у медичній практиці. Зважаючи на ефективність кортикостероїд них препаратів їх застосування досить поширено у всіх галузях медичної практики. Початком сучасної епохи кортикостероідії було засновано Хенчем та Кендаллом 21 вересня 1948року, коли хворому на ревматоідний артрит була зроблена ин’єкція достатньо високої дози кортизолу з подальшим потужним терапевтичним ефектом. За відкриття лікувальних властивостей глюкокортикостероідів, та впровадження цих препаратів у клінічну практику дослідники були нагороджені Нобелівською премією. Завдяки своїм протизапальним, проти набряковим та антипроліферативним властивостям кортикостероіди достатньо широко увійшли до клінічної практики офтальмологів на початку 50-х років XX століття.
Механизм действия глюкокортикостероидов многогранен. Противовоспалительный их эффект связан со стабилизирующим действием на биологические мембраны, уменьшением капиллярной проницаемости, что объясняет их яркий противоотечный эффект. Также кортикостероиды стабилизируют лизосомальные мембраны, что приводит к ограничению выхода различных протеолитических ферментов за пределы лизосом и предупреждает деструктивные процессы в тканях, а вместе с тем уменьшает воспалительные реакции. В отличие от других противовоспалительных средств у них наиболее ярко выражено антипролиферативное (торможение деления клеток) действие. Кортикостероиды угнетают пролиферацию фибробластов и их активность в отношении синтеза коллагена, а, следовательно, и склеротические процессы в целом.
Однако применение стероидов связано с достаточно выраженными побочными реакциями со стороны всего организма в целом. Возможности местного использования препаратов в офтальмологии значительно снижают риск их системного влияния и дают возможность проявить положительный эффект в конкретном локальном месте, что еще больше расширяет применение кортикостероидов при заболеваниях глаз. Появление и прогрессивное развитие интравитреального пути введения кортикостероидных препаратов практически полностью устранило их системное влияние, при сохранении высокой концентрации препарата в очаге поражения.
Введение триамцинолона
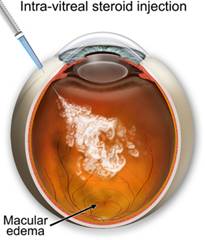 Триамцинолон – кристаллический, полусинтетический кортикостероид. Представлен непрозрачными белыми кристаллами, поэтому при введении в полость глаза может быть виден пациентом в виде темных точек. Кристаллы триамцинолона трудно растворимы, поэтому длительно сохраняются в глазу и обеспечивают свой лечебный эффект.
Триамцинолон – кристаллический, полусинтетический кортикостероид. Представлен непрозрачными белыми кристаллами, поэтому при введении в полость глаза может быть виден пациентом в виде темных точек. Кристаллы триамцинолона трудно растворимы, поэтому длительно сохраняются в глазу и обеспечивают свой лечебный эффект.
В офтальмологии триамцинолон применяют как противовоспалительный препарат. Интравитреально препарат вводят для устранения отека различного генеза. Показание к применению являются:
- Диабетический макулярный отек;
- Макулярный отек при тромбозе вен сетчатки;
- Отек волокон зрительного нерва различного генеза;
- В профилактике развития макулярного отека при операционных вмешательствах на глазах.
При возрастной макулярной дегенерации (влажной форме) триамцинолон может применяться лишь как симптоматическое средство, так как временно уменьшает отек, не устраняя патологической неоваскуляризации.
После введения препарат сохраняется в глазу от 1 до 3 месяцев.
Понимание механизмов действия препаратов, соблюдение протоколов введения, а так же использование современной диагностической аппаратуры (оптической когерентной томографии, флюоресцентной ангиографии, ультразвукового А-В сканирования, исследований кровотока) позволяют вводить препараты внутрь глаза с минимальным риском для пациента. Если у Вас диагностировано данное заболевание и назначено интравитреальное введение препарата, то необходимо перед операцией сдать минимальные амбулаторные исследования:
— общий анализ крови;
— анализ крови на глюкозу;
— RW;
— HBs-антиген.
А также для избежания послеоперационных воспалительных осложнений, за 5 дней до операции необходимо провести инстилляцию (закапывание) в оперированный глаз, антибактериальных капель.
Клиника современной офтальмологии «ВІЗУС» предоставляет весь спектр услуг по интравитреальным введениям.
Диабетическая ретинопатия
Поражение сетчатки при сахарном диабете называется диабетической ретинопатией. Данное заболевание сопровождается снижением остроты зрения и может привести к слепоте. Как правило, заболевание прогрессирует медленно: кровеносные сосуды глаза становятся хрупкими, в результате чего происходят кровоизлияния в сетчатку.
При высоком уровне содержания глюкозы в крови ретинопатия прогрессирует. В сетчатке формируются новые сосуды, однако они очень хрупкие и могут разорваться при малейших физических нагрузках, и даже во сне. При разрыве сосудов кровь попадает в стекловидное тело (часть глаза перед сетчаткой), попадает в часть глаза перед сетчаткой, что сопровождается снижением зрения. Скопление крови приводит к образованию рубцов, которые тянут сетчатку за собой, в результате чего она отслаивается от сосудистой оболочки глаза (тракционная отслойка сетчатки). Кроме того, на поздних стадиях заболевания, перед сетчаткой разрастаются пленки, состоящие из соединительной ткани, которые закрывают сетчатку от света.
Ретинопатия также может привести к отеку центральной зоны сетчатки (макулы) — диабетическому макулярному отеку. Макула занимает в сетчатке центральное положение и отвечает за центральное зрение, четкое видение деталей предметов. Отек макулы сопровождается значительным ухудшением зрения.
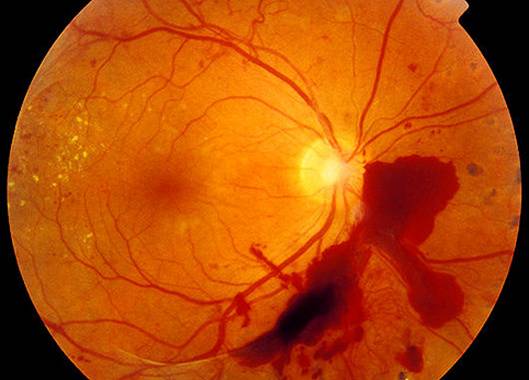 |
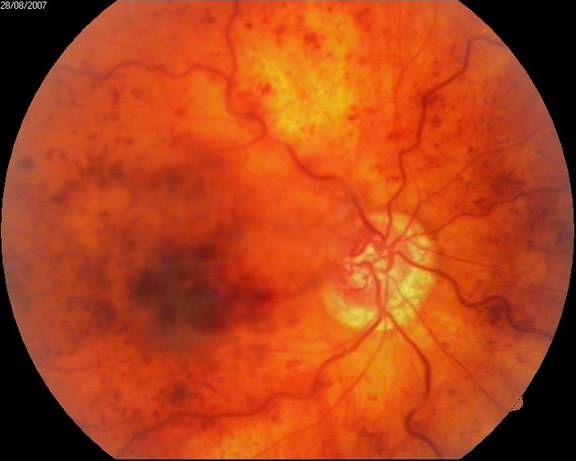
Изменения на глазном дне при диабетической ретинопатии
Причины диабетической ретинопатии
Причиной развития диабетической ретинопатии является высокий уровень содержания глюкозы в крови. Это приводит к поражению кровеносных сосудов, в том числе мелких сосудов сетчатки.
При повышенном артериальном давлении течение диабетической ретинопатии ухудшается, и происходит прогрессирующее снижение остроты зрения.
Симптомы диабетической ретинопатии
Коварство данного заболевания заключается в том, что в начальных, и даже иногда, в начальных стадиях оно протекает бессимптомно. Т.е. пациент не чувствует проблем со зрением, и соответственно, считает, что повода обращаться к врачу нет. Вместе с тем для успешного лечения и сохранения зрения в будущем лечение необходимо начинать как раз на ранних стадиях заболевания. Само наличие у человека диагноза «Сахарный диабет» является показанием для неотложного визита к офтальмологу-ретинологу. Для того чтобы не давать заболеванию прогрессировать и сохранить зрение, пациент должен проходить офтальмологическое обследование с определенной периодичностью, в зависимости от стадии, но не реже одного раза в 6 месяцев.
Симптомы и осложнения диабетической ретинопатии:
- Нечеткое или искаженное видение предметов, трудности при чтении
- Мелькание мушек перед глазами
- Частичная или полная потеря зрения, тень или пелена перед глазами
- Боль в глазу.
В терминальных стадиях заболевания возможно появление боли в глазу.
Диагностика диабетической ретинопатии
Для диагностики диабетической ретинопатии необходимо провести офтальмологическое обследование. Оно позволяет обнаружить заболевание на ранних этапах, еще до появления нарушений зрения. Необходимо помнить, что симптомы диабетической ретинопатии появляются только на поздних стадиях заболевания.
Офтальмологическое обследование для пациентов с сахарным диабетом в клинике «Визус» состоит из следующих этапов:
- Проверка зрительных функций (остроты зрения, поля зрения, тест Амслера и др.), измерение внутриглазного давления. Острота зрения позволяет судить о способности глаза фокусироваться и различать детали предметов, расположенных на разном расстоянии от глаз.
- Осмотр глаз с помощью щелевой лампы и офтальмоскопия (осмотр глазного дна при помощи специальных линз). Данные методы исследования позволяют оценить состояние глазного дна и других структур глаза. С их помощью можно выявить помутнение хрусталика, патологию сетчатки и другие нарушения.
- Оптическая когерентная томография – позволяет выявить наличие даже минимально выраженного макулярного отека на стадиях при котором он еще может быть не виден при осмотре глазного дна.
- Флюоресцентная ангиография сетчатки – позволяет выявить макулярный отек, а также изменения микрососудов сетчатки, нарушение их проницаемости и зоны ишемии сетчатки (места недостаточного кровоснабжения). Снимки глазного дна позволяют отслеживать изменения сетчатки при диабетической ретинопатии. Сравнивая снимки, сделанные в разное время, офтальмолог может следить за прогрессированием заболевания и контролировать эффективность проводимого лечения.
Профилактика диабетической ретинопатии
Профилактика диабетической ретинопатии – это, прежде всего, поддержание нормального уровня глюкозы и холестерина в крови, артериального давления.
Ранняя диагностика диабетической ретинопатии возможна только в том случае, если пациент проходит регулярное офтальмологическое обследование. Ранняя диагностика заболевания позволяет сохранить зрение.
Лечение диабетической ретинопатии
Лечение данной патологии зависит от стадии заболевания. Пациенты с сахарным диабетом, но без проявлений диабетической ретинопатии, должны в обязательном порядке наблюдаться у ретинолога, нормализовать и поддерживать нормальный уровень глюкозы крови, гликозилированного гемоглобина и артериального давления. (Нормальный уровень глюкозы крови до 6,7 ммоль/л, гликозилированного гемоглобина – до 7%).
К методам, позволяющим сохранить зрение при диабетической ретинопатии, относятся медикаментозная терапия, лазерная коагуляция и хирургическое лечение.
Вылечить диабетическую ретинопатию невозможно, однако лазерная терапия (лазеркоагуляция), выполненная на ранних этапах заболевания, позволяет предотвратить потерю зрения. По мере прогрессирования заболевания могут понадобиться повторные вмешательства. Улучшение зрения также обеспечивает удаление стекловидного тела (витрэктомия).
В случае наличия непролиферативной диабетической ретинопатии средней и тяжелой степеней – показана лазеркоагуляция сетчатки. В нашей клинике лазеркоагуляция проводится в несколько (обычно 4 – 5) сеансов с промежутками 3 – 4 недели на самой современной лазерной установке VISULAS Trion Combi производства немецкой фирмы Carl Zeiss Meditec. Операция является безболезненной, пациент испытывает лишь определенный дискомфорт, связанный с эффектом засветки глаз. Основная цель данного лечения – остановка прогрессирования диабетической ретинопатии, предотвращение разрастания новообразованных сосудов и соединительной ткани на поверхности сетчатки и в стекловидном теле. Нередко при этом у пациента отмечается повышение зрения.
«Свежие» лазеркоагуляты на поверхности сетчатки при ДРП
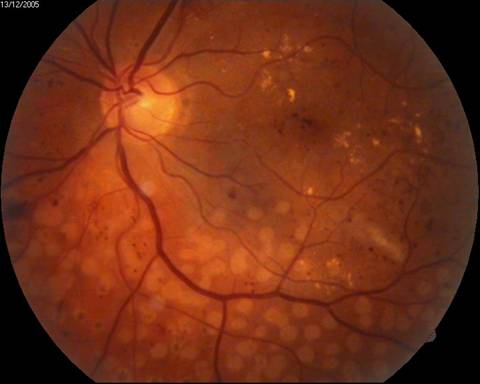
Эффект панретинальной лазеркоагуляции сетчатки при диабетической ретинопатии:
А – картина глазного дна до, и Б – через 10 месяцев после проведения панретинальной лазеркоагуляции сетчатки
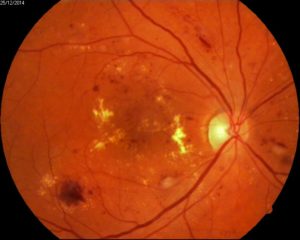
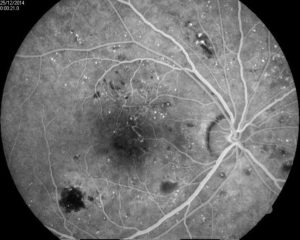
А
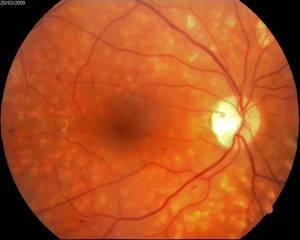
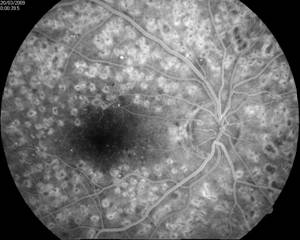
Б
Далекозашедшие стадии диабетической ретинопатии (пролиферативная ДРП) – разрастание новообразованных сосудов, закрывающих макулу и кровоизлияние в стекловидное тело:
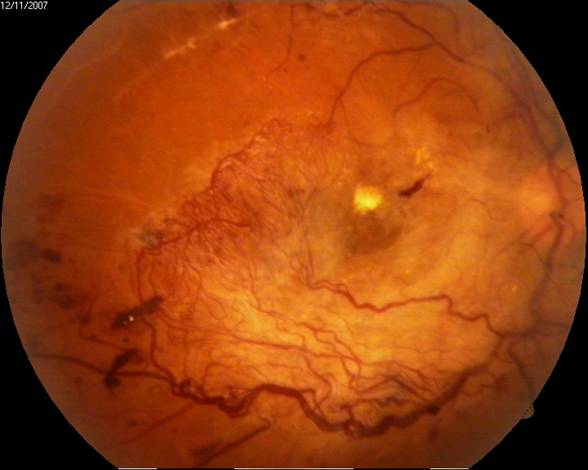
В пролиферативной стадии диабетической ретинопатии, при разрастании новообразованных сосудов и соединительнотканных мембран, лазеркоагуляция сетчатки, к сожалению, уже не эффективна. В этой стадии помочь пациенту сохранить (а в некоторых случаях и улучшить зрение) помогает оперативное лечение – витрэктомия. При проведении данной операции хирург удаляет из глаза стекловидное тело, являющееся в данном случае субстратом, средой для разростания новообразованных сосудов, кровь, соединительнотканные мембаны, разросшиеся на поверхности сетчатки.
Для записи на прием Вам необходимо выбрать день, заполнить все поля. Вам перезвонит наш администратор.

Добрый день! Скажите пожалуйста, сколько у вас стоит ИНТРАВИТРЕАЛЬНОЕ ВВЕДЕНИЕ ПРЕПАРАТА АЙЛИЯ. Заранее благодарен!
Добрый день день Николай! Введение Айлии — 6220 грн, начиная с 5-го введения действует скидка введение стоит -5200 грн. Будем рады помочь, запись на сайте или по телефону 0-800-30-4343