Содержание раздела: |
Поражение сетчатки при сахарном диабете
Диабетическая ретинопатия
Поражение сетчатки при сахарном диабете называется диабетической ретинопатией. Диабетическая ретинопатия сопровождается снижением остроты зрения и может привести к слепоте. Как правило, заболевание прогрессирует медленно: кровеносные сосуды глаза становятся хрупкими, в результате чего происходят кровоизлияния в сетчатку.
При высоком уровне содержания глюкозы в крови ретинопатия прогрессирует. В сетчатке формируются новые сосуды, однако они очень хрупкие и могут разорваться при малейших физических нагрузках, и даже во сне. При разрыве сосудов кровь попадает в стекловидное тело (часть глаза перед сетчаткой), попадает в часть глаза перед сетчаткой, что сопровождается снижением зрения. Скопление крови приводит к образованию рубцов, которые тянут сетчатку за собой, в результате чего она отслаивается от сосудистой оболочки глаза (тракционная отслойка сетчатки). Кроме того, в далекозашедших стадиях заболевания, перед сетчаткой разрастаются пленки, состоящие из соединительной ткани, которые закрывают сетчатку от света.
Ретинопатия также может привести к отеку центральной зоны сетчатки (макулы). Такое состояние называется диабетический макулярный отек. Макула занимает в сетчатке центральное положение и отвечает за центральное зрение, четкое видение деталей предметов. Отек макулы сопровождается значительным ухудшением зрения.
 |
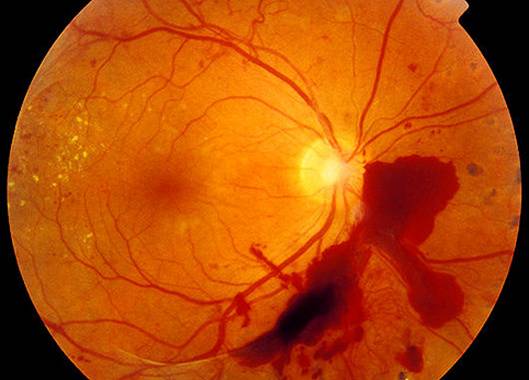
Изменения на глазном дне при диабетической ретинопатии |
Причины диабетической ретинопатии
Причиной развития диабетической ретинопатии является высокий уровень содержания глюкозы в крови. Это приводит к поражению кровеносных сосудов, в том числе мелких сосудов сетчатки.
При повышенном артериальном давлении течение диабетической ретинопатии ухудшается, и происходит прогрессирующее снижение остроты зрения.
Симптомы диабетической ретинопатии
Коварство данного заболевания заключается в том, что в начальных, и даже иногда, в далекозашедших стадиях оно протекает бессимптомно. Т.е. пациент не чувствует проблем со зрением, и соответственно, считает, что повода обращаться к врачу нет. Вместе с тем для успешного лечения и сохранения зрения в будущем лечение необходимо начинать как раз на ранних стадиях заболевания. Само наличие у человека диагноза «Сахарный диабет» является показанием для неотложного визита к офтальмологу-ретинологу. Для того чтобы не давать заболеванию прогрессировать и сохранить зрение, пациент должен проходить офтальмологическое обследование с определенной периодичностью, в зависимости от стадии, но не реже одного раза в 6 месяцев.
Симптомы и осложнения диабетической ретинопатии:
- Нечеткое или искаженное видение предметов, трудности при чтении
- Мелькание мушек перед глазами
- Частичная или полная потеря зрения, тень или пелена перед глазами
- Боль в глазу.
В терминальных стадиях заболевания возможно появление боли в глазу.
Диагностика диабетической ретинопатии
Для диагностики диабетической ретинопатии необходимо провести офтальмологическое обследование. Оно позволяет обнаружить заюолевание на ранних этапах, еще до появления нарушений зрения. Необходимо помнить, что симптомы диабетической ретинопатии появляются только на поздних стадиях заболевания.
Офтальмологическое обследование для пациентов с сахарным диабетом в клинике «Візус» состоит из следующих этапов:
- Проверка зрительных функций (остроты зрения, поля зрения, тест Амслера и др.), измерение внутриглазного давления. Острота зрения позволяет судить о способности глаза фокусироваться и различать детали предметов, расположенных на разном расстоянии от глаз.
- Осмотр глаз с помощью щелевой лампы и офтальмоскопия (осмотр глазного дна при помощи специальных линз). Данные методы исследования позволяют оценить состояние глазного дна и других структур глаза. С их помощью можно выявить помутнение хрусталика, патологию сетчатки и другие нарушения.
- Оптическая когерентная томография – позволяет выявить наличие даже минимально выраженного макулярного отека на стадиях при котором он еще может быть не виден при осмотре глазного дна.
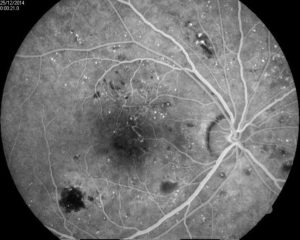
- Флюоресцентная ангиография сетчатки – позволяет выявить макулярный отек, а также изменения микрососудов сетчатки, нарушение их проницаемости и зоны ишемии сетчатки (места недостаточного кровоснабжения). Снимки глазного дна позволяют отслеживать изменения сетчатки при диабетической ретинопатии. Сравнивая снимки, сделанные в разное время, офтальмолог может следить за прогрессированием заболевания и контролировать эффективность проводимого лечения.
Профилактика диабетической ретинопатии
Профилактика диабетической ретинопатии – это, прежде всего, поддержание нормального уровня глюкозы и холестерина в крови, артериального давления.
Ранняя диагностика диабетической ретинопатии возможна только в том случае, если пациент проходит регулярное офтальмологическое обследование. Ранняя диагностика заболевания позволяет сохранить зрение.
Лечение диабетической ретинопатии
Лечение данной патологии зависит от стадии заболевания. Пациенты с сахарным диабетом, но без проявлений диабетической ретинопатии, должны в обязательном порядке наблюдаться у ретинолога, нормализовать и поддерживать нормальный уровень глюкозы крови, гликозилированного гемоглобина и артериального давления. (Нормальный уровень глюкозы крови до 6,7 ммоль/л, гликозилированного гемоглобина – до 7%).
К методам, позволяющим сохранить зрение при диабетической ретинопатии, относятся медикаментозная терапия, лазерная коагуляция и хирургическое лечение.
Вылечить диабетическую ретинопатию невозможно, однако лазерная терапия (лазеркоагуляция), выполненная на ранних этапах заболевания, позволяет предотвратить потерю зрения. По мере прогрессирования заболевания могут понадобиться повторные вмешательства. Улучшение зрения также обеспечивает удаление стекловидного тела (витрэктомия).
В случае наличия непролиферативной диабетической ретинопатии средней и тяжелой степеней – показана лазеркоагуляция сетчатки. В нашей клинике лазеркоагуляция проводится в несколько (обычно 4 – 5) сеансов с промежутками 3 – 4 недели на самой современной лазерной установке VISULAS Trion Combi производства немецкой фирмы Carl Zeiss Meditec. Операция является безболезненной, пациент испытывает лишь определенный дискомфорт, связанный с эффектом засветки глаз. Основная цель данного лечения – остановка прогрессирования диабетической ретинопатии, предотвращение разрастания новообразованных сосудов и соединительной ткани на поверхности сетчатки и в стекловидном теле. Нередко при этом у пациента отмечается повышение зрения
«Свежие» лазеркоагуляты на поверхности сетчатки при ДРП
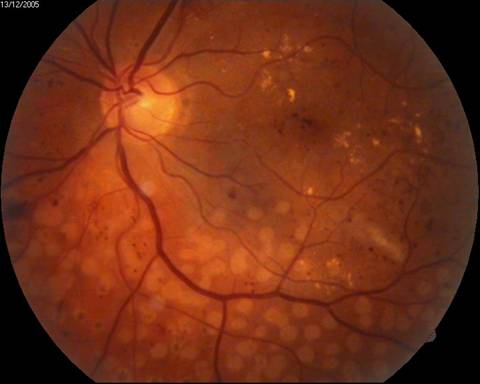
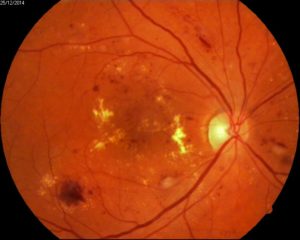
Эффект панретинальной лазеркоагуляции сетчатки при диабетической ретинопатии:
А – картина глазного дна до, и Б – через 10 месяцев после проведения панретинальной лазеркоагуляции сетчатки
А
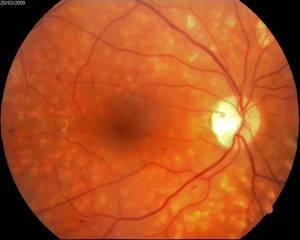
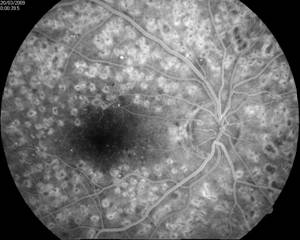
Б
Далекозашедшие стадии диабетической ретинопатии (пролиферативная ДРП) – разрастание новообразованных сосудов, закрывающих макулу и кровоизлияние в стекловидное тело:
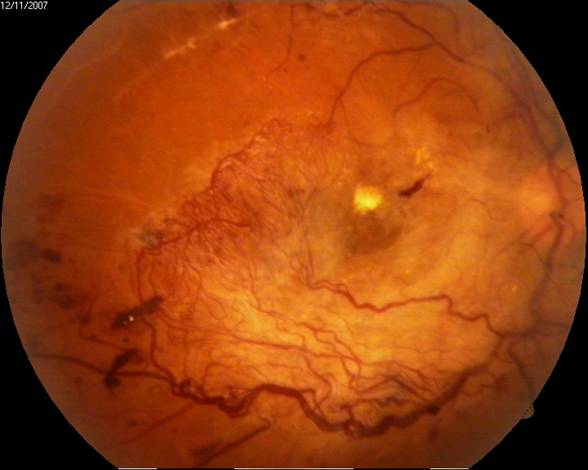
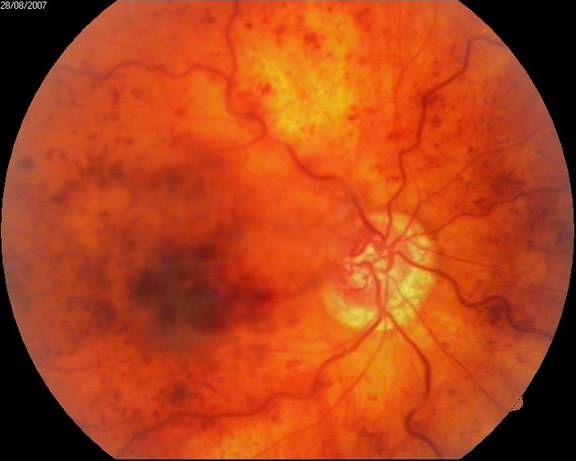
В пролиферативной стадии диабетической ретинопатии, при разрастании новообразованных сосудов и соединительнотканных мембран, лазеркоагуляция сетчатки, к сожалению, уже не эффективна. В этой стадии помочь пациенту сохранить (а в некоторых случаях и улучшить зрение) помогает оперативное лечение – витрэктомия. При проведении данной операции хирург удаляет из глаза стекловидное тело, являющееся в данном случае субстратом, средой для разростания новообразованных сосудов, кровь, соединительнотканные мембаны, разросшиеся на поверхности сетчатки.
